Le prolapsus génital de la femme augmente avec l’âge. Le terrain génétique, les accouchements, l’obésité, entre autres, sont aussi des facteurs de risque. Des solutions avec ou sans chirurgie existent pour se sentir mieux.
Le plancher pelvien est constitué de muscles et de ligaments. Il forme un hamac qui va du pubis au coccyx. Cette structure de soutien peut se relâcher. Certaines mailles du filet s’élargissent, laissant ainsi descendre, par effet de gravité, l’un des trois organes qu’il retient : la vessie, l’utérus ou le rectum (portion terminale du tube digestif située entre le côlon et l’anus). On parle alors de prolapsus génital. « Dans certains cas, un de ces trois organes descend et repousse le vagin. La patiente ressent une boule gênante qui peut aussi sortir par la vulve », explique le Pr Patrick Dällenbach, responsable de l’Unité de périnéologie du Service de gynécologie.
Parmi les facteurs de risque influençant la survenue d’un prolapsus, il y a l’âge : «Plus de 95 % des femmes de plus de 70 ans en ont un, mais pour les trois quarts d’entre elles, il est léger et ne cause aucune gêne. Le plancher pelvien perd de son efficacité avec le temps et ne parvient plus à retenir correctement les organes», précise le spécialiste. Le terrain génétique a une influence prépondérante sur l’incidence de cette pathologie. «Une femme qui souffre de varices, de hernie abdominale ou encore d’une souplesse excessive est plus susceptible d’avoir un prolapsus, car tout cela est dû à des tissus conjonctifs – ceux qui entourent les muscles ou les vaisseaux – trop élastiques et pas assez soutenants. L’obésité ou le tabagisme, surtout s’il est accompagné de toux chronique, sont aussi des facteurs de risque. Ils occasionnent une forte pression sur le plancher pelvien.» Enfin, les accouchements par voie vaginale (de par le risque de déchirure pelvienne occasionnée par le passage du bébé), les grossesses, les sports avec impact (tennis, course, haltérophilie) peuvent aussi être responsables d’une descente d’organe.
Prévenir ou guérir
Une bonne hygiène de vie et des exercices pour renforcer le plancher pelvien ont un effet préventif. Lorsqu’un prolapsus génital est diagnostiqué, la chirurgie n’est pas obligatoire. «Seuls les prolapsus symptomatiques sont traités. Cette pathologie ne met pas en danger la vie d’une patiente, mais peut affecter son quotidien. La boule peut engendrer des troubles urinaires ou empêcher d’aller correctement à selles. Elle peut également être douloureuse lors des rapports sexuels», explique le Pr Dällenbach. Et Séverine Benoist, infirmière en polyclinique de gynécologie, de préciser : «La présence de quelque chose d’inhabituel entre les jambes des patientes altère leur estime d’elles-mêmes. Certaines femmes n’osent plus sortir de chez elles, elles pensent que la boule est visible. Elles n’osent plus avoir de rapports sexuels.» Cette boule peut être diagnostiquée par le ou la gynécologue de la patiente lors d’un simple contrôle.
Pour les soulager rapidement, le médecin peut poser un pessaire. Ce dispositif s’introduit dans le vagin et permet de garder les organes en place. La patiente le met le matin et l’enlève au moment d’aller se coucher. «Le pessaire permet de retrouver immédiatement la qualité de vie d’avant», poursuit Séverine Benoist.
Si la chirurgie est nécessaire, elle permet de remettre durablement les organes à leur place. Elle se fait par voie vaginale ou par laparoscopie, selon la nature du prolapsus, et nécessite une courte hospitalisation. La patiente doit éviter de faire certains sports ou de porter des charges de plus de cinq kilos pendant les deux mois qui suivent l’intervention.
« J’ai commencé à sentir une boule »
Virginie*, 58 ans, a récemment été opérée d’un prolapsus génital. « Mon premier accouchement a été difficile, mon bébé s’est présenté par le siège. Je suis également hyperlaxe. Il y a quelques années, ma gynécologue a constaté que mon utérus et ma vessie étaient descendus. Je n’avais d’abord aucune gêne. Puis, j’ai commencé à sentir une boule et même à la voir en me baissant. J’ai essayé le pessaire, mais j’ai trouvé cela trop contraignant. Je suis soulagée d’avoir été opérée par le Pr Patrick Dällenbach. Il est trop tôt pour dire ce que cela va changer, mais je pense que c’était la chose à faire. »
* Prénom d’emprunt.
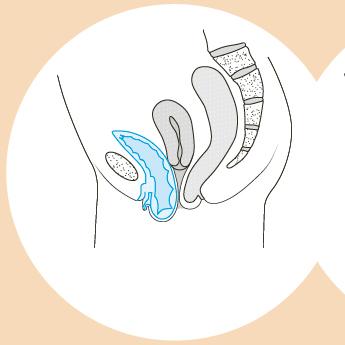 Cystocèle : la vessie descend de son emplacement normal et vient s’appuyer contre la paroi vaginale antérieure.
Cystocèle : la vessie descend de son emplacement normal et vient s’appuyer contre la paroi vaginale antérieure.
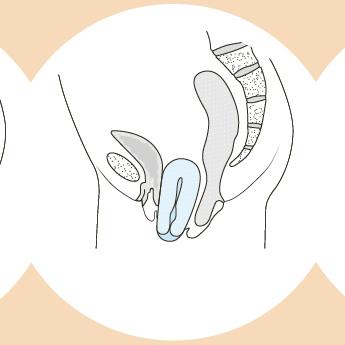 Hystérocèle (ou prolapsus utérin) : l’utérus glisse vers le bas en direction de la région vaginale.
Hystérocèle (ou prolapsus utérin) : l’utérus glisse vers le bas en direction de la région vaginale.
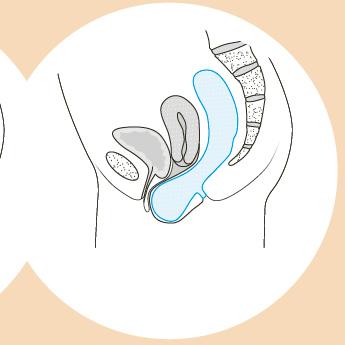 Rectocèle : il s’agit d’un bombement du rectum qui s’appuie sur la paroi postérieure du vagin.
Rectocèle : il s’agit d’un bombement du rectum qui s’appuie sur la paroi postérieure du vagin.
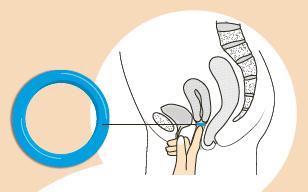 Les pessaires sont des dispositifs mécaniques (cupules, anneaux ou cubes de soutien vaginal) introduits dans le vagin ou l’anus. Ils ramènent les organes descendus dans leur position normale afin de soulager les symptômes.
Les pessaires sont des dispositifs mécaniques (cupules, anneaux ou cubes de soutien vaginal) introduits dans le vagin ou l’anus. Ils ramènent les organes descendus dans leur position normale afin de soulager les symptômes.
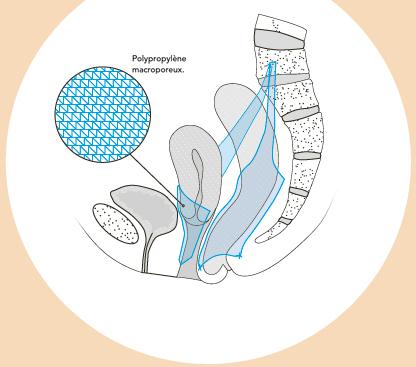 Exemple de chirurgie laparoscopique (sacrohystéropexie). Il existe plusieurs techniques de réparation du prolapsus, avec ou sans prothèse synthétique, par voie haute (cœlioscopie) ou par voie basse (voie vaginale), en fonction de plusieurs paramètres.
Exemple de chirurgie laparoscopique (sacrohystéropexie). Il existe plusieurs techniques de réparation du prolapsus, avec ou sans prothèse synthétique, par voie haute (cœlioscopie) ou par voie basse (voie vaginale), en fonction de plusieurs paramètres.
Texte:
- Yseult Théraulaz
Photos:
- Benjamin Schulte










