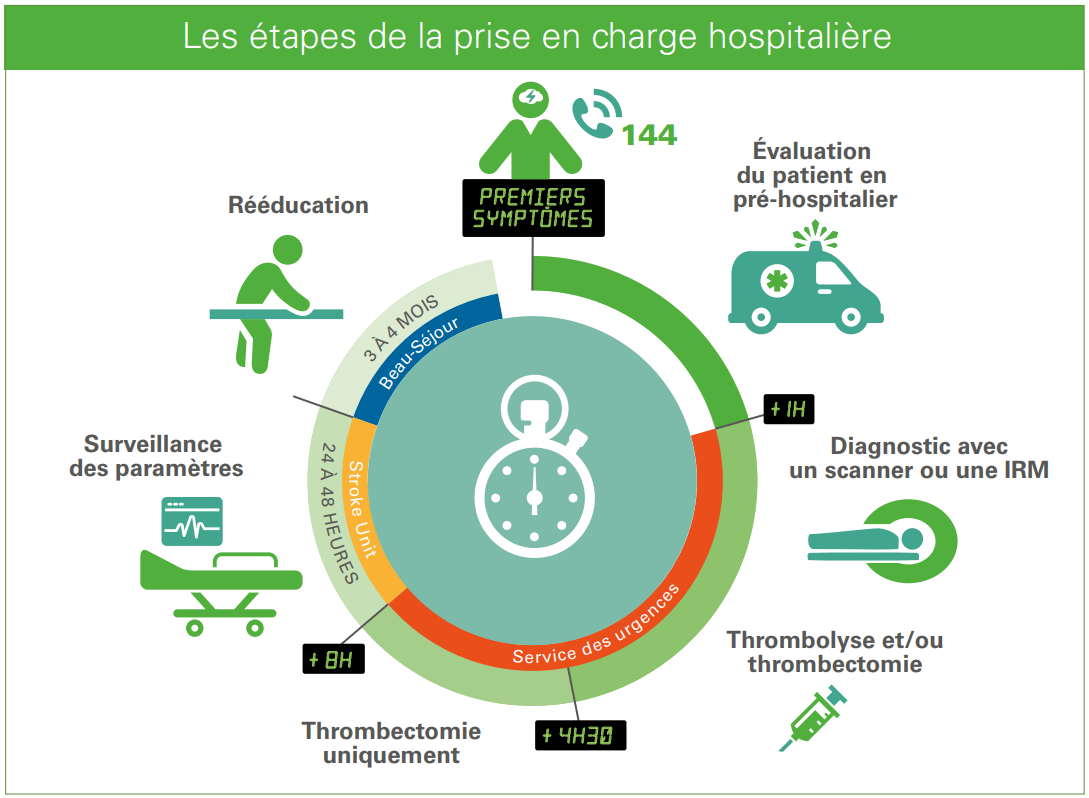
Chaque étape de la prise en charge des accidents vasculaires cérébraux est une lutte pour la vie et l’autonomie des patients.
L’accident vasculaire cérébral (AVC) est un rouleau compresseur. Chaque année en Suisse, il frappe quelque 16’000 personnes. Les femmes sont concernées dès 20 ans. Les hommes, dès 35. Mais la moitié des victimes sont âgées de 75 ans et plus. Avec le vieillissement annoncé de la population, le nombre de cas va augmenter. Inéluctablement. Cette pathologie comporte un vaste éventail de conséquences. Les plus chanceux (30 à 40%) s’en tirent sans dommage. Mais environ 30 à 40% des patients en gardent des séquelles à vie plus ou moins handicapantes : paralysie d’un côté du corps (hémiplégie), élocution difficile, troubles psychologiques, déficits cognitifs, etc. Et deux sur dix hélas y laissent leur vie.
Time is brain
«Time is brain – Le temps c’est du cerveau », martèle le Pr Andreas Kleinschmidt, médecin-chef du service de neurologie. Dès les premiers symptômes de l’AVC, le compte à rebours est lancé. Les neurones s’effondrent par dizaines de milliers à la seconde, comme les grains d’un sablier fatal. Les risques de séquelles croissent de minute en minute. Dès lors, l’objectif est limpide: stopper au plus vite la catastrophe neurologique.
Tout est fait pour. Le dispositif des HUG, un des centres nationaux pour l’AVC (Stroke center) réduit au minimum le délai entre l’appel au 144 et l’instauration des traitements d’urgence. Plus encore, du préhospitalier à la réinsertion professionnelle, en passant par la rééducation, il garantit à la population une prise en charge complète et optimale.
Ischémique ou hémorragique
Première étape: l’urgence (lire Une course contre la montre). Ici, tout dépend de la nature de l’AVC. Si un vaisseau se rompt, c’est un AVC hémorragique. « Le cerveau est dès lors menacé par un trop plein de sang. Il faut administrer des médicaments qui baissent la tension », indique le Pr Roman Sztajzel, médecin adjoint agrégé, responsable de l’unité des maladies neurovasculaires. Mais dans 80% des cas, c’est un caillot qui obstrue une artère et prive d’oxygène une partie du cerveau. L’AVC est dit ischémique. « Le traitement consiste à fluidifier le sang (thrombolyse) ou retirer le caillot (thrombectomie). Si possible, les deux », reprend le Pr Sztajzel.
Ces traitements améliorent les pronostics pour environ 60% des patients. Mais il y a un hic. Seuls 10 à 12% d’entre eux peuvent les recevoir. En effet, beaucoup ne peuvent pas être traités en raison de contre-indications médicales. Et beaucoup (60%) arrivent trop tard aux urgences, soit plus de huit heures après l’AVC. Une limite au-delà de laquelle les risques du traitement deviennent plus importants que les bénéfices potentiels.
Monitoring intensif
Dans la phase aiguë, les patients sont hospitalisés à l’unité des maladies neurovasculaires, la Stroke unit. Ils passent au minimum 24 heures dans un des sept lits équipés pour surveiller les paramètres pertinents : taux de sucre, oxygénation du sang ou pression artérielle. Objectif ? Protéger les zones menacées, mais pas touchées par l’AVC. Celles qui joueront un rôle important lors de la récupération. « La Stroke unit améliore le pronostic pour un patient sur quatre », relève le Pr Sztajzel.
Durant cette hospitalisation, le service recherche les causes de l’AVC. Dès qu’elles sont connues, le patient entreprend les traitements ad hoc afin d’empêcher une récidive (lire Après l’urgence, la prévention).
C’est là aussi qu'il commence sa rééducation : physiothérapie, ergothérapie, logopédie, etc. « Cette dernière doit débuter le plus vite possible. Dès les premiers jours et de façon intensive pour les cas les plus sé- vères. Les patients récupèrent 80% des fonctions lésées au cours des trois premiers mois qui suivent l’accident. Mais ils doivent s’accrocher. La récupération des 20% restant peut prendre des années », note le Pr Sztajzel.
La prévention
Mieux vaut prévenir que guérir, dit l’adage. Et les nombreux facteurs de risque de l’AVC sont bien connus et classés en deux catégories. Les inévitables: l’âge et l’hérédité. Et les modifiables : l’hypertension, le cholestérol, le diabète, la fibrillation auriculaire (une arythmie cardiaque), l’apnée du sommeil, le tabac, la surconsommation d’alcool, l’excès pondéral et la sédentarité. Une Journée mondiale, qui a lieu le 29 octobre, propose d’ailleurs chaque année différentes actions de sensibilisation.
« Sans oublier un signe précurseur : l’accident ischémique transitoire (AIT). Symptômes identiques que l’AVC, mais brefs et transitoires. Pourtant, même après une récupération complète, il faut se rendre aux urgences », rappelle le Pr Andreas Kleinschmidt.

Centre national AVC, les HUG garantissent une prise en charge complète et optimale.
Le 144, tout de suite!
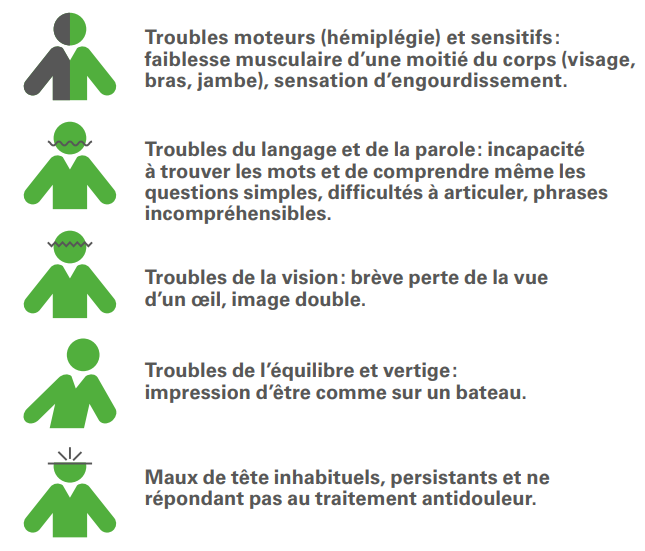 Time is brain – le temps c’est du cerveau. En cas d’attaque céré- brale appelez immédiatement le 144 ! Plus vite vous êtes traité, meilleures sont vos chances de récupération. Un AVC ou un AIT se manifeste de façon brutale, en quelques secondes ou minutes. Les troubles diffèrent en fonction de la région du cerveau touchée. Il est important de savoir les reconnaître. Ces difficultés peuvent être passagères ou, au contraire, persister selon l’étendue des lésions et le temps d’obstruction des vaisseaux.
Time is brain – le temps c’est du cerveau. En cas d’attaque céré- brale appelez immédiatement le 144 ! Plus vite vous êtes traité, meilleures sont vos chances de récupération. Un AVC ou un AIT se manifeste de façon brutale, en quelques secondes ou minutes. Les troubles diffèrent en fonction de la région du cerveau touchée. Il est important de savoir les reconnaître. Ces difficultés peuvent être passagères ou, au contraire, persister selon l’étendue des lésions et le temps d’obstruction des vaisseaux.
Dossier AVC
- Parcours minuté de l’urgence à la rééducation
- Une course contre la montre
- Aider le cerveau à récupérer
- Après un AVC, se donner toutes les chances
- AVC, vrai ou faux ?
- Après l’urgence, la prévention
Texte:
- André Koller
Photos:
- Pulsations