Les progrès dans les traitements - immunothérapie et thérapies ciblées entre autres - entraînent une certaine chronicisation de la maladie et posent des questions de société.
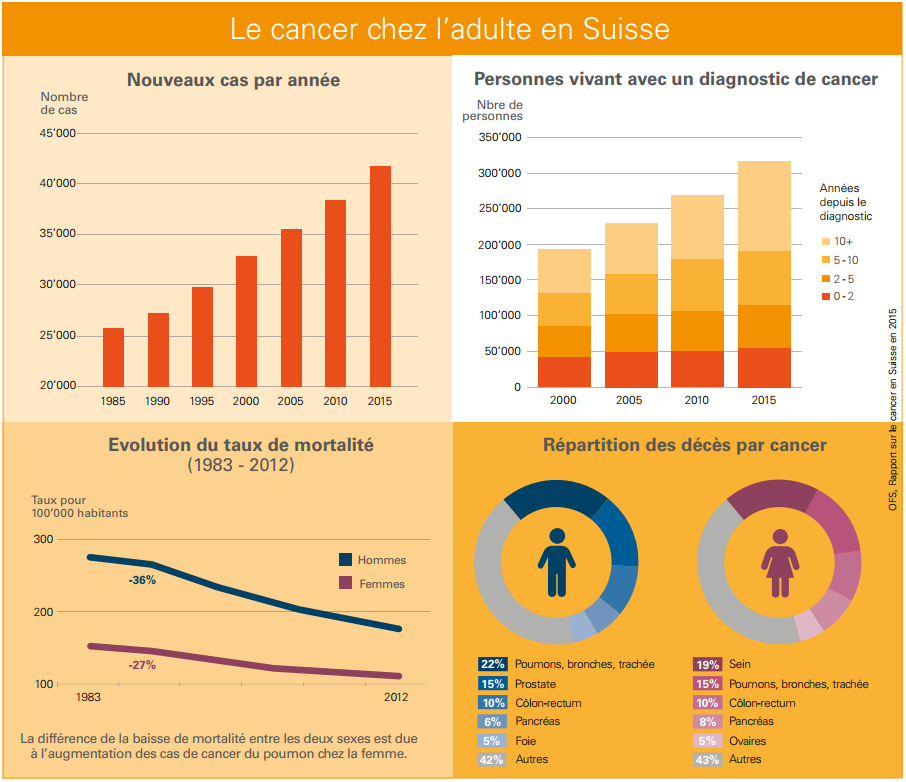
Parler du cancer en 2016, c’est d’abord mettre en évidence un paradoxe. D’un côté, il y a une explosion de personnes qui vivent avec la maladie: 42’000 cancers ont été diagnostiqués en 2015 en Suisse et ce chiffre est voué à augmenter ces prochaines années. De l’autre, la mortalité a nettement diminué entre 1983 et 2012, baissant de 36% chez l’homme et de 27% chez la femme. Que doit-on comprendre ? « L’accroissement du nombre de cancers s’explique avant tout par l’évolution de la pyramide des âges et le vieillissement de la population, l’âge demeurant le facteur de risque le plus important. Quant à la baisse de la mortalité, elle est due notamment aux progrès thé- rapeutiques, au dépistage de certains cancers, à l’identification de prédispositions géné- tiques ainsi qu’à une meilleure information du public et à sa prise de conscience des bienfaits d’une bonne hygiène de vie », répond le Pr Pierre-Yves Dietrich, médecin-chef du service d’oncologie.
Aujourd’hui, plus de 150 médicaments sont disponibles et l’arrivée de nouvelles molécules s’enchaîne à un rythme soutenu. A côté des approches conventionnelles (chirurgie, radiothérapie et chimiothérapie), l’arsenal thérapeutique, fruit de la recherche, s’est considérablement développé : hormonothérapie, immunothérapie (lire L’immunothérapie, arme du futur), traitements ciblés et greffes (lire La leucémie est souvent vaincue), thérapie cellulaire par lymphocytes génétiquement modifiés ou encore virothérapie oncolytique (recours à un virus qui attaque seulement les cellules cancéreuses). « Il y a une complexification phénoménale: on devrait d’ailleurs plutôt parler des cancers, car le cancer ce n’est pas une, mais des milliers de maladies avec leurs spécificités. Cela demande des traitements de plus en plus précis, adaptés à chaque sous-type de cancer, accompagnés d’une démarche diagnostique ardue, qui peut prendre quinze jours, et d’une prise en charge thé- rapeutique multidisciplinaire », relève le Pr Dietrich.
Echange d’expertises
Pour ce faire, les HUG ont mis sur pied, depuis plusieurs années déjà, des réunions hebdomadaires de spécialistes, appelées tumor boards. « C’est un lieu d’échange: toutes les expertises sont réunies au même endroit, au même moment autour d’un même cas », se félicite le Pr Dietrich. Un 17e tumor board vient d’être mis sur pied.
Et les échanges vont au-delà: avec des problématiques toujours plus compliquées, l’avenir est à la mise en réseau des compé- tences, qu’elles se trouvent dans les grands centres universitaires ou les hôpitaux régionaux, en cabinet ou en clinique privée. D’où la création en 2014, à l’initiative des HUG et du CHUV, du Réseau romand d’oncologie. « Tous les médecins, bio-informaticiens, généticiens, impliqués dans la lutte contre le cancer, ont leur place dans cette concertation destinée à assurer des traitements de pointe à l’ensemble des Romands », insiste l’oncologue.
Nouveau département
Pour répondre à cette évolution et aux attentes des patients, les HUG adaptent également leur organisation : la création d’un nouveau département d’onco-hématologie, réunissant les services d’oncologie, d’hématologie et de radio-oncologie, verra le jour le 1er janvier prochain. « L’objectif est d’avoir une structure qui anticipe les besoins des patients tout en promouvant la recherche et l’innovation », souligne le Pr Dietrich. Quant au centre d’oncologie, il continue à coordonner les activités transversales avec l’ensemble des départements.
Enjeux humains et sociétaux
Parmi les nombreux défis à relever ces prochaines années, il y a celui des patients qui ont vu leur maladie passer du statut de « rapidement mortelle » à « chronique ». « Ce groupe est en constante progression. Plus de 300’000 personnes vivent avec un diagnostic de cancer et elles seront 600’000 dans dix ans. Mais l’alternance de périodes de traitement générant une baisse de la performance et de moments plus calmes est délicate à gérer sur le plan professionnel dans une société centrée sur le rendement », souligne l’oncologue.
Et on ne doit pas oublier que le cancer reste la première cause de mortalité. « On ne rappelle pas assez qu’il y aura toujours des échecs. Lorsqu’il y a impasse thérapeutique, le patient et sa famille sont confrontés à une situation paradoxale avec d’un côté leur histoire personnelle montrant les limites encore grandes de l’oncologie et de l’autre une société qui ne vante que le progrès. Il y a une urgence sociétale à redonner du temps à chaque être humain pour alimenter une réflexion personnelle sur le sens et les valeurs de la vie, ainsi que son caractère éphémère », conclut le Pr Dietrich

L’infirmière joue un rôle central dans la prise en charge oncologique.
Tumor board moléculaire
La stratégie anti-cancer passe par les colloques multidisciplinaires, appelés tumor boards. Oncologues, pathologues, radiologues, médecins nucléaristes, chirurgiens, radio-oncologues et les spécialistes de l’organe concerné se réunissent une fois par semaine pour proposer la meilleure prise en charge.
Depuis le 1er septembre, les HUG ont élargi leur offre avec le tumor board moléculaire. « L’approche cette fois-ci n’est plus dictée par l’organe, mais par une nouvelle technologie, le séquençage haut débit de nouvelle génération de l’ADN », explique le Dr Thomas McKee, médecin adjoint agrégé au service de pathologie clinique. « L’objectif est de comprendre ensemble les analyses du matériel génétique de la tumeur et d’essayer de prédire l’efficacité du traitement », complète le Dr Petros Tsantoulis, chef de clinique au service d’oncologie. La masse de données moléculaires est décryptée par de nombreux experts en pathologie moléculaire, génétique médicale, onco-génétique, oncologie ou encore bio-informatique.
Nouveauté : ce tumor board a lieu par visioconférence avec les spécialistes du CHUV. A quels patients est-il destiné ? A ceux qui ont épuisé les thérapies courantes et peuvent être inclus dans une étude clinique, ainsi qu’aux personnes présentant un profil génétique particulier pour lequel il existe un traitement ciblé. « Avec cette stratégie, on vise non seulement à donner le bon médicament au bon patient, mais aussi à éviter des traitements inutiles et potentiellement toxiques », insiste le Dr Tsantoulis.
Dossier Cancer
- Espoirs et enjeux autour de l’oncologie
- Quels dépistages ?
- Le rôle de l’hérédité
- L’immunothérapie, arme du futur
- La leucémie est souvent vaincue
- Apprendre à vivre avec un cancer
Texte:
- Giuseppe Costa
Photos:
- Pulsations